Bệnh nhân nhập viện trong tình trạng suy hô hấp cấp do khối u nang kích thước lớn cạnh thực quản chèn ép vào khí quản với thể trạng béo phì nặng (110kg), kèm đái tháo đường tuýp 2.
Khai thác bệnh sử bệnh nhân, trong 2 tuần gần đây, anh K. không thể gắng sức làm các công việc thường ngày. Kết quả sau khi thăm khám lâm sàng, siêu âm bụng, chụp cắt lớp vi tính cho thấy, bệnh nhân có khối u nang ruột đôi lớn (kích thước 75x71x69mm), nằm cạnh thực quản, chèn ép nặng khí quản chính và phế quản gốc bên trái, gần như tắc nghẽn hoàn toàn.
Các bác sĩ nhận định, đây là một trường hợp trẻ, bệnh nền nhiều và khối nang ruột phức tạp nên đã phối hợp với các chuyên khoa để đưa ra kế hoạch điều trị tối ưu cho người bệnh.
Theo TS-BS Mai Phan Tường Anh, Trưởng phòng kế hoạch tổng hợp, Bệnh viện Nhân dân Gia Định, nang ruột đôi là tổn thương bẩm sinh trên đường tiêu hóa hiếm gặp, thường được chẩn đoán lần đầu khi còn ở tuổi sơ sinh và trẻ nhỏ, với tần suất 1:4500 ca sinh sống, bệnh cũng có thể gặp ở người trưởng thành, nhưng tần suất ít hơn rất nhiều.
Nang ruột này có thể hiện diện ở khắp chiều dài ống tiêu hóa, nhưng hiếm gặp nhất là nang ruột đôi xuất phát từ ống tiêu hóa đoạn trong lồng ngực. Nang ruột đôi lớn chèn khí quản chỉ được báo cáo vài ca trong y văn trên thế giới. Hội đồng chuyên môn nhận định đây là một ca mổ rất phức tạp ở một người bệnh trẻ có nhiều bệnh nền.
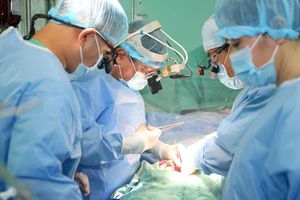
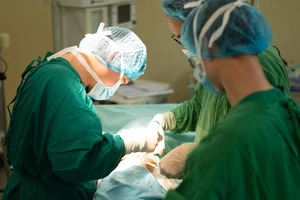
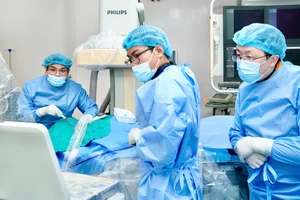
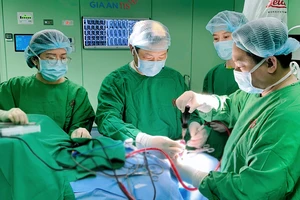
Ngay lập tức, bệnh nhân được đưa vào phòng mổ, gây mê và đặt ống thở. Tuy nhiên, do nang chèn ép nhiều nên không đặt được ống thở dù có hỗ trợ bởi việc nội soi phế quản. Bệnh viện quyết định hội chẩn ê-kíp tuần hoàn ngoài cơ thể (ECMO) để hỗ trợ phẫu thuật. Đây là một biện pháp hỗ trợ hô hấp tối ưu trong các phẫu thuật lớn, liên quan đường dẫn khí bị chèn ép.
Hội đồng chuyên môn bệnh viện quyết định phương thức phẫu thuật hybrid, vừa nội soi lồng ngực để cắt bỏ nang ruột, giảm thiểu nguy cơ biến chứng sau mổ nhiều nhất có thể ở người bệnh béo phì có bệnh nền; đồng thời, sử dụng ECMO nhằm đảm bảo oxy hóa máu tối ưu cho cuộc mổ kéo dài gần 6 giờ.
Quá trình mổ diễn ra rất thuận lợi dù phổi không xẹp như mong muốn, ê kíp phẫu thuật, gây mê hồi sức và hồi sức tim mạch đã phối hợp nhịp nhàng, kết nối thông tin, đảm bảo an toàn hô hấp và kết quả phẫu thuật thành công.
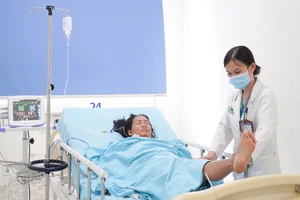
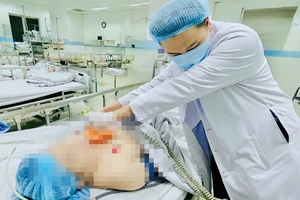
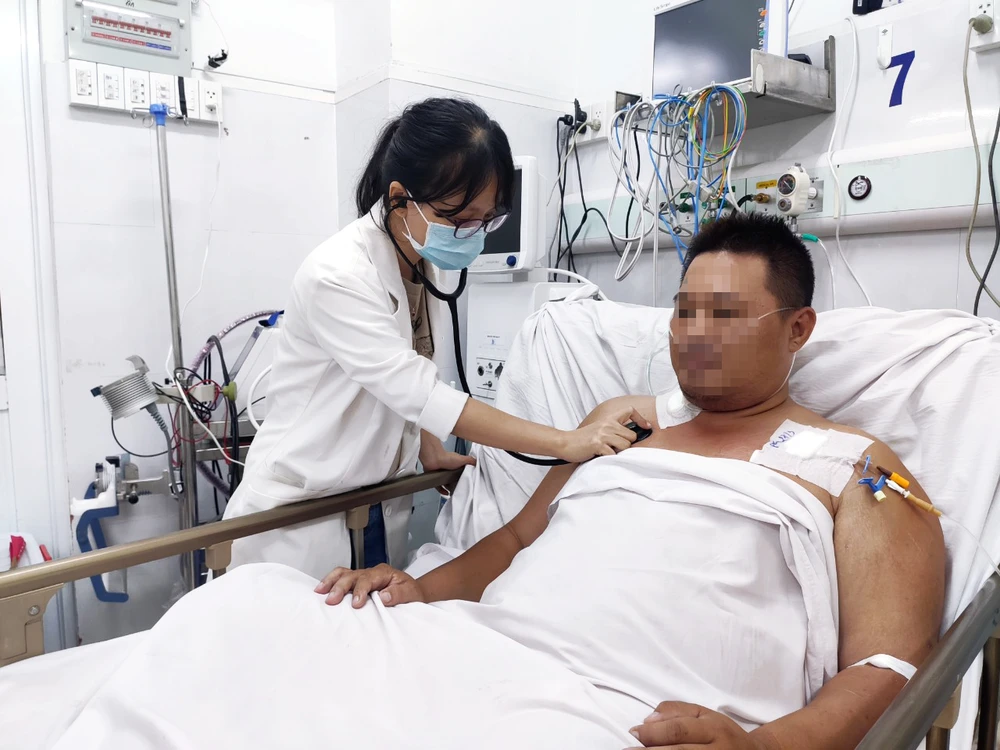
Sau 12 giờ phẫu thuật, bệnh nhân được rút nội khí quản, tập vật lý trị liệu, phục hồi chức năng hô hấp, tập vận động tại giường tích cực từ ngày hậu phẫu thứ 2. Nhận định đường thở sau phẫu thuật còn chưa giãn nở hoàn toàn, người bệnh được nội soi phế quản kiểm tra, dẫn lưu đàm và dịch tiết, đảm bảo đường thở thông thoáng hoàn toàn.
Sau 5 ngày phẫu thuật, người bệnh ngưng hỗ trợ ECMO và xuất viện sau phẫu thuật 7 ngày.